Práctica de la lactancia materna en México. Análisis con datos de la Encuesta Nacional de la Dinámica Demográfica (ENADID) 2014
Practice of Breastfeeding in Mexico.
An Analysis with Data from the National Survey of Demographic Dynamics (ENADID) 2014
Alejandra Sánchez Pérez, Rita Velázquez Lerma, Petra Díaz Vargas, y María del Carmen Dolores Molina Nava.
Instituto Nacional de Estadística y Geografía (INEGI),alejandra.sanchezp@inegi.org.mx, rita.velazquez@inegi.org.mx petra.diaz@inegi.org.mx y maria.nava@inegi.org.mx, respectivamente.
Vol.10, Núm.1 – Epub Práctica de la lactancia… – Epub

|
Se presenta un panorama de la práctica de la lactancia materna en mujeres de 15 a 49 años de edad en México a partir de los datos de la ENADID 2014 del INEGI. Se observa que 91.4% de los(las) hijos(as) nacidos(as) vivos(as) en el periodo de enero del 2009 a septiembre del 2014 recibió leche materna, del cual solo 11% lo hizo de forma exclusiva durante los primeros seis meses de vida. Por otra parte, 33.4% de las mujeres que no alimentaron con leche materna a sus bebés señalaron que no tuvieron leche. Los(las) hijos(as) de las madres de 15 a 39 años de edad tienen los mejores patrones de lactancia materna, igual que aquellas que viven en localidades con menos de 15 mil habitantes. Los datos, al provenir de submuestras, presentan precisiones estadísticas variadas. Palabras clave: lactancia materna; leche materna; mujeres de 15 a 49 años de edad; condición de lactancia; lactancia materna exclusiva. |
This article shows an overview of the practice of breastfeeding in women in Mexico aged 15-49, with data from the National Survey of Demographic Dynamics (ENADID) 2014. It is observed that 91.4% of children born alive in the period from January 2009 to September 2014 received breast milk. Of the total number of breastfed children, only 11% were exclusively breastfed (they were fed with breast milk only during the first six months of life). On the other hand, 33.4% of the women who did not breastfeed their babies reported that they did not have milk. Children born alive of 15- to 39-year-old females have the best breastfeeding patterns, as do those from localities with less than 15.000 inhabitants. Since data comes from subsamples, it shows varied statistical precisions. Key words: Breastfeeding; Breast milk; Women aged 15-49; Breastfeeding condition; Exclusive breastfeeding.
|
Recibido: 2 de agosto de 2017.
Aceptado: 2 de octubre de 2018.
Antecedentes
Los(las) recién nacidos(as) que se alimentan con leche materna reciben todos los nutrimentos, vitaminas y minerales necesarios para su desarrollo inmediato y posterior. Según la oficina en el país del Fondo de las Naciones Unidas para la Infancia (UNICEF, por sus siglas en inglés)-México (2015b), estos(as) infantes tienen seis veces más probabilidades de sobrevivir debido a los anticuerpos que contiene este alimento, los cuales protegen frente a enfermedades como la diarrea y la neumonía, consideradas entre las principales causas de morbi-mortalidad en la infancia.
La Organización Mundial de la Salud (OMS, 2015) y la Organización Panamericana de la Salud (OPS, 2014) señalan que, a largo plazo, quienes fueron amamantados(as) tienen menos sobrepeso y obesidad y son menos propensos(as) a padecer diabetes tipo 2; Britto et al. (2017) encontraron en la revisión de 17 estudios observacionales que una lactancia óptima tiene efectos beneficiosos en pruebas de coeficiente intelectual (IQ, por sus siglas en alemán) en infantes y adolescentes; sobre la duración de la lactancia, quienes la recibieron de siete a nueve meses en promedio tienen un IQ seis puntos mayor respecto a los(las) amamantados(as) por menos de un mes.
La práctica de la lactancia materna también tiene beneficios en la salud de las mujeres: su inicio, poco después del parto, ayuda a que el útero regrese más rápido a su tamaño original, auxiliando en la prevención de hemorragias posparto; ayuda a perder el peso que se ganó durante el embarazo; es un factor protector ante la osteoporosis, el cáncer de seno y de ovario; y, según UNICEF, es un método anticonceptivo natural que ofrece, en promedio, efectividad en los primeros seis meses posteriores al parto1 (Ministerio de Salud, Perú. s.f.; UNICEF-México, 2015).
En contraposición con la leche materna están las maternizadas o fórmulas para lactantes, cuyo uso debe ser excepcional y bajo prescripción médica ante condiciones de salud específicas. Éstas no ofrecen los beneficios nutricionales e inmunológicos de la materna, y su preparación bajo condiciones de poca higiene puede provocar enfermedades gastrointestinales; además, debido a su alto costo, pueden diluirse más de lo necesario en un afán de economizar y esto impactar en la nutrición del(de la) infante (OMS, 2015; FAO, 2007).
Así, es posible identificar dos tipos de lactancia: la materna, que puede ser directa o indirecta (al extraer la leche del seno y su toma posterior por medio de biberón, cuchara o vaso) y la artificial, que se brinda por medio de sucedáneos o leches maternizadas (DOF, 2013). Por otra parte, la primera puede ser exclusiva cuando se ingiere como único alimento durante los primeros seis meses de vida; predominante si se combina con la ingesta de agua y otros líquidos; complementaria cuando acompaña la ingesta de alimentos semisólidos; y continuada, que es la toma de leche materna posterior a los 12 meses de edad (Oyarce, 2010).
Para Jiménez Medinaceli y Valencia Tejada (2009), la lactancia materna es un fenómeno biocultural con dos componentes: el instintivo y el cultural; este último la hace una práctica influenciada por la moda y actitudes de la época. Desde 1979, en el marco de la Reunión sobre Alimentación del Lactante y el Niño Pequeño, la OMS y UNICEF observaron una disminución en las tasas de lactancia materna a nivel mundial, producto de diversos factores, entre ellos la comercialización de sucedáneos de leche materna y el incremento del número de mujeres en la fuerza laboral, con lo que se dio inicio a una serie de recomendaciones internacionales para la promoción de esta práctica. En 1981 surgió el Código internacional de sucedáneos de la leche materna, el cual regula su publicidad impidiendo que se regalen muestras gratuitas, al mismo tiempo que compromete a los sistemas nacionales de salud a no promocionar su consumo (EHAS, 2010; UNICEF, 2006).
En 1989, la OMS y UNICEF lanzaron la declaración conjunta Protección, fomento y apoyo de la lactancia materna: papel especial de los servicios de maternidad, que establece los 10 pasos para su práctica exitosa que, aún en la actualidad, se aplican en la capacitación al personal de salud para la atención y asesoría de las mujeres sobre su ejercicio y beneficios y en el establecimiento de la lactancia desde la primera media hora posterior al alumbramiento (OMS-UNICEF, s.f.a).
En 1990 se firmó la Declaración innocenti sobre la protección, promoción y apoyo a la lactancia materna, en la que se reconocen los múltiples beneficios de este alimento y se destaca la importancia de su ingesta como única opción durante los primeros seis meses de vida, la introducción posterior de alimentos complementarios y la continuación de la lactancia hasta los dos años e, incluso, más; también, insta a los países a reforzar la “…cultura de la lactancia materna…” y recomienda la implementación de políticas nacionales en favor de esta práctica, así como la medición de los avances por medio de indicadores específicos (UNICEF, s.f.b). Desde 1992, cada año se conmemora la Semana Mundial de la Lactancia Materna en la primera de agosto en honor a la firma de esta declaración y con la finalidad de fomentar su práctica por medio de diversos actos (OMS-UNICEF, 2006 y 2014).
En el 2002, la OMS y UNICEF (2003) promovieron la Estrategia mundial para la alimentación del lactante y del niño pequeño para afianzar los esfuerzos y metas logradas en los últimos 20 años; considera a madres e hijos(as) como una unidad biológica y social inseparable, por lo que la salud y nutrición de uno de sus componentes compete al otro.
A raíz de la firma de los Objetivos de Desarrollo del Milenio (ODM) de la Organización de las Naciones Unidas (ONU), la lactancia materna cobró mayor relevancia como elemento esencial en la disminución de la desnutrición y la mortalidad en la infancia y se reconoció como indispensable para alcanzar la consecución de los objetivos relacionados con la supervivencia en la infancia (ODM 4) y la erradicación del hambre y el combate a la pobreza (ODM 1); actualmente, los Objetivos de Desarrollo Sostenible (ODS) la contemplan como una herramienta para poner fin al hambre, lograr la seguridad alimentaria y mejorar la nutrición (ODS 2) (ONU, 2017; OPS, s.f.).
México, al ser uno de los países firmantes de los acuerdos citados, se ha comprometido institucionalmente en su cumplimiento; destaca la certificación de los Hospitales Amigos del Niño (Willumsen, 2013), en línea con lo planteado en los 10 pasos para una lactancia materna exitosa de la OMS y UNICEF (Gobierno de la República, 2016) y las capacitaciones anuales en el marco de las actividades de la Semana Mundial de la Lactancia Materna.
La Ley General de Salud, en su artículo 64, contempla acciones en favor de la lactancia; en su fracción II Bis (adicionada en junio del 2012 y reformada en mayo del 2016) se ordena la existencia de, al menos, un banco de leche materna en cada entidad federativa (Cámara de Diputados del H. Congreso de la Unión, 2017); también, se tienen contempladas normas oficiales mexicanas (NOM) que abordan este tema, como la NOM-007-SSA2-2016. Para la atención de la mujer durante el embarazo, parto y puerperio, y de la persona recién nacida; la NOM-043-SSA2-2012. Servicios básicos de salud. Promoción y educación para la salud en materia alimentaria. Criterios para brindar orientación y la NOM-131-SSA1-2012. Productos y servicios. Fórmulas para lactantes, de continuación y para necesidades especiales de nutrición. Alimentos y bebidas no alcohólicas para lactantes y niños de corta edad. Existe un proyecto de norma (PROY-NOM-050-SSA2-2018) para el fomento, protección y apoyo a la lactancia materna. En 2014 se creó la Estrategia nacional de lactancia materna 2014-2018, la cual integra todas las acciones que se realizan en diversos sectores para promover esta práctica y proteger el derecho de las mujeres para ejercerla, así como el de los(las) infantes de recibir una alimentación adecuada. Entre los antecedentes de dicha estrategia, se indica la existencia de grupos pro lactancia materna en el país desde la década de los 80.
El objetivo de este trabajo es presentar la información estadística más reciente sobre la práctica de la lactancia materna en México empleando para ello los datos provenientes de la ENADID 2014.
Datos y metodología
El esquema de muestreo de la ENADID 2014 es probabilístico, estratificado, bietápico y por conglomerados; está compuesta por dos instrumentos, el Cuestionario para el hogar y el Módulo para la Mujer; este último se aplica a población femenina de 15 a 54 años de edad residente habitual de la vivienda. Una de las secciones que componen el Módulo es Salud materno infantil en la cual se indaga sobre la práctica de la lactancia materna entre quienes, de enero del 2009 a septiembre del 2014, tuvieron un(una) hijo(a) nacido(a) vivo(a).
En los análisis de este documento se considera solo a las mujeres de 15 a 49 años de edad, atendiendo que desde los 45 años su fertilidad desciende de forma abrupta y hay pocas probabilidades de un embarazo exitoso en el grupo quinquenal de 51 a 54 años (ASRM, 2013). El universo es de 9 070 065 mujeres o hijos(as) nacidos(as) vivos(as) (n = 26 266), ya que se considera a uno(a) por mujer. Los datos de esta investigación parten de una primera submuestra (grupo etario de 15 a 49 años de edad en el periodo señalado), y para los análisis específicos de lactancia se crean otras, por ejemplo, hijos(as) nacidos(as) vivos(as) con lactancia materna e hijos(as) nacidos(as) vivos(as) con lactancia materna exclusiva, por lo cual es necesario señalar que las precisiones estadísticas de los datos empleados varían y están en función del tamaño de las submuestras. Para los cálculos de este trabajo, se empleó el software estadístico SPSS.
Condición de lactancia materna
De los 9 070 065 hijos(as) nacidos(as) vivos(as) durante el periodo de estudio, 91.4% (8 290 134, n = 24 010) tuvo lactancia materna contra 7.8% que no (704 412, n = 2 060); para 0.8% de infantes no se sabe su condición (75 519, n = 196); cabe señalar que, conceptual y operativamente, recibir leche materna, aunque sea una vez, implica que el(la) infante tuvo lactancia materna.
Por entidad federativa, Tlaxcala, Yucatán (ambos con 95.2%) y Puebla (95%) son los que reportan los porcentajes más altos de lactancia materna; en contraste, Aguascalientes (87.2%), Coahuila de Zaragoza (86.2%) y Durango (86%) tienen los más bajos (ver gráfica 1).

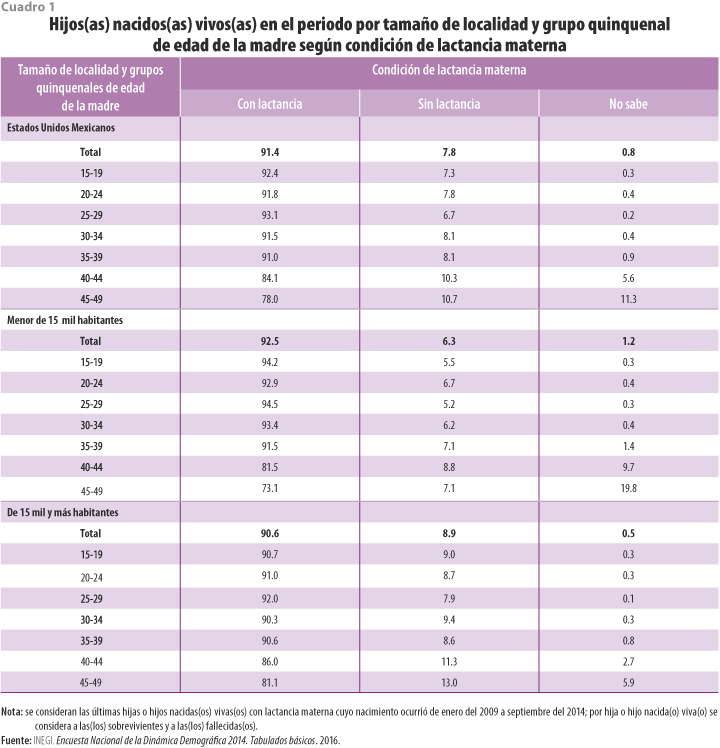
La ENADID 2014 contempla desagregaciones por tamaño de localidad y grupos quinquenales de edad de la madre; en este sentido, se observa que los(las) hijos(as) nacidos(as) vivos(as) de las mujeres de 25 a 29 años presentan los porcentajes más altos de lactancia materna tanto a nivel nacional (93.1%) como por tamaño de localidad (94.5% en las de menos de 15 mil habitantes y 92% en las de 15 mil y más habitantes) (ver cuadro 1).
Respecto a la no lactancia, según la ENADID 2014, entre los principales motivos que señalan las mujeres que no dieron leche materna se encuentran: nunca tuvieron leche (33.4%), rechazo por parte del (de la) infante (25.9%) y que ellas estaban enfermas (14.2%) (ver gráfica 2).

Edad de inicio de la lactancia materna
Los datos de la ENADID 2014 muestran que, a nivel nacional, 40.5% de los(las) hijos(as) nacidos(as) vivos(as) con lactancia materna inician la toma de este alimento durante la primera hora de vida. En las localidades con menos de 15 mil habitantes es mayor este porcentaje que en las de 15 mil y más habitantes (47.9 contra 35%); en las de 15 mil y más, 45.3% de los(las) hijos(as) nacidos(as) vivos(as) son lactados(as) por primera vez entre las dos a 23 horas posteriores a su nacimiento. Conforme se incrementa el tiempo para la primera toma de leche materna, es mayor la probabilidad de que al(la) recién nacido(a) se le haya suministrado otro alimento; Latham (2002) señala que en esos casos se le brinda agua natural o con azúcar, tés, fórmulas e, incluso, leche de vaca. Los(las) hijos(as) de las mujeres de 15 a 19 años de edad de localidades con menos de 15 mil habitantes son quienes presentan los porcentajes más altos de lactancia materna durante la primera hora de vida (54.7%), en contraste con los(las) de las de 45 a 49 años de localidades de 15 mil y más habitantes (22.7%) (ver cuadro 2).

Duración de la lactancia y lactancia materna exclusiva
Con datos de la ENADID 2014 se observa que la duración promedio de la lactancia materna a nivel nacional es 8.8 meses; por estados, Oaxaca reporta la mayor duración con 12.6, seguido de Guerrero y Chiapas (11.9 y 11.6, respectivamente). Chihuahua, Coahuila de Zaragoza, Aguascalientes (6.9), Nuevo León (6.7) y Baja California (6.6) son las entidades con la duración promedio más baja. Es necesario mencionar que estos datos no consideran la condición de ablactación o ingesta de otros alimentos de forma complementaria, por lo tanto, no implican lactancia materna exclusiva (ver gráfica 3).

La OMS (WHO, s.f.) define como una lactancia exitosa a la que es exclusiva en los primeros seis meses de vida, inicia en la primera hora posterior al nacimiento, es “…a libre demanda…”, es decir, se da cuando el(la) bebé la solicita y, en la medida de lo posible, se ofrece directamente del pecho. Blake et al. (The Maternal and Child Nutrition Study Group) (2013) mencionan que, a nivel mundial, solo 38% de los(las) bebés son alimentados(as) con leche materna de forma exclusiva y se espera que para el 2025 alcance 50 por ciento. Si esta cifra se logra, junto con la continuidad de la lactancia hasta los dos años, se estima que cerca de 800 mil infantes se salvarían de morir cada año.
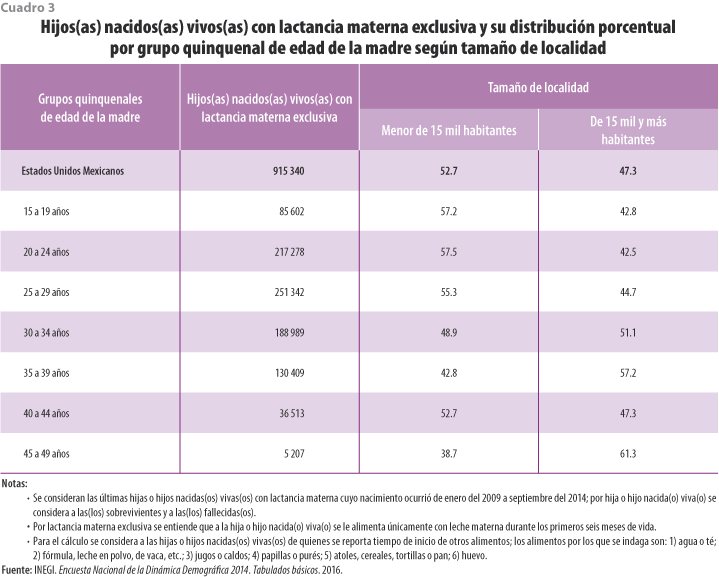
La ENADID 2014 contiene una pregunta sobre ablactación, que es la introducción de nuevos alimentos en la dieta del(de la) lactante y con la cual es posible observar la edad (en días o meses) en que se introduce un alimento (desde agua y fórmulas maternizadas hasta huevo); al calcular el porcentaje de hijos(as) nacidos(as) vivos(as) con lactancia materna que no ingirieron otros alimentos durante los primeros seis meses de vida, solo 11% de los(las) infantes cubren el criterio de lactancia materna exclusiva (915 340, n = 2 595). Al distribuirlos por grupo quinquenal de la madre, se observa que 71.8% son hijos(as) de mujeres de 20 a 34 años de edad; cuando la distribución se realiza por grupo quinquenal de la madre y tamaño de localidad, los(las) hijos(as) nacidos(as) vivos(as) con lactancia materna exclusiva tienen en su mayoría madres jóvenes (de 15 a 29 años de edad) que habitan en las localidades con menos de 15 mil habitantes (ver cuadro 3).
Conclusiones
Pese a que la ENADID 2014 es una fuente reciente que ofrece información sobre lactancia materna, no ha sido explotada lo suficiente sobre todo por el sector Salud, el cual continúa empleando datos de la Encuesta Nacional de Salud y Nutrición (ENSANUT) 2012. El tamaño de submuestra de la ENADID 2014 para este tema es de 9 070 065 hijos(as) nacidos(as) vivos(as) en el periodo de enero del 2009 a septiembre del 2014 (n = 26 266), mientras que la ENSANUT 2012 considera a 4 103 305 niños(as) de 0 a 23 meses (n = 4 097) y la de 2016 no contempla el tema. Otra ventaja de la ENADID 2014 es que su base de datos es de libre acceso. Por otra parte, el periodo de análisis que abarca es más amplio (cinco años previos a la entrevista) a diferencia de la Encuesta Nacional de Niños, Niñas y Mujeres en México (ENIM) 2015, proyecto del Instituto Nacional de Salud Pública (INSP) y UNICEF-México, que indaga por la práctica de la lactancia materna en hijos(as) vivos(as) en los dos años previos a la entrevista.
Los datos sobre lactancia derivados de la ENADID 2014 pueden ser un parámetro para revisar la Estrategia nacional de lactancia materna, 2014-2018, que contempla una propuesta de indicadores que, en su mayoría, carecía de fuentes para su cálculo, aunque como institución responsable del cálculo aparece el Centro Nacional de Equidad de Género y Salud Reproductiva (Gobierno de la República, 2016).
Según el informe World Breastfeeding Trends Initiative (WBTi), México, 2015, de aproximadamente mil hospitales que ofrecen servicios de maternidad, 81 (alrededor de 8%) son catalogados como Hospitales Amigos del Niño, es decir, que implementan los 10 pasos para una lactancia materna exitosa de la OMS y UNICEF; de éstos solo uno es privado. El WBTi señala que, pese a que las mujeres trabajadoras tienen derecho a recesos durante la jornada laboral para la extracción de leche, muchas no lo conocen ni lo ejercen, lo cual impacta en la práctica de la lactancia materna exclusiva. Otro aspecto que destaca es que en el país no hay mecanismos que permitan el monitoreo formal del Código de comercialización de sucedáneos de leche materna (WBTi, INCMNSZ y Proyecto Alimente, 2015).
En el 2017 se presentó el Índice País Amigo de la Lactancia Materna, cuya metodología, denominada Becoming Breastfeeding Friendly (BBF), fue desarrollada por la Escuela de Salud Pública de la Universidad de Yale y permite medir de forma simultánea ocho condiciones o engranes (abogacía; voluntad política; legislación y políticas públicas; financiamiento y recursos; capacitación y entrega de programas; promoción; investigación y evaluación; coordinación, metas y monitoreo) que ofrecen una puntuación final (que va de 1 a 3) sobre las brechas de los países en materia de lactancia materna. En total, esta metodología identifica 54 indicadores y se distribuyen entre las condiciones que componen el Índice.
Ghana y México fueron los países piloto para su implementación. Para nuestro país, el Índice es de 1.4, lo cual significa que hay un ambiente moderadamente propicio para la protección y promoción de la lactancia materna, siendo las condiciones de financiamiento y recursos (0.5) e investigación y evaluación (0.9) las de menor puntuación. De nueva cuenta, es pertinente señalar que una de las fuentes para los datos de lactancia fue la ENSANUT (1999, 2006 y 2012). Por su parte, Ghana tiene un índice de 2.0 (INSP, 2017; SSA et al., 2017; Yale School of Public Health, 2017).
Los datos de la ENADID 2014 destacan que, a nivel nacional, más de 90% de los(las) hijos(as) nacidos(as) vivos(as) de las mujeres de 15 a 39 años de edad tienen lactancia materna, situación similar para las de localidades con menos de 15 mil habitantes, aunque con porcentajes superiores a 93% —con excepción del grupo de 35 a 39 años, en el cual 91.5% de los(las) hijos(as) nacidos(as) vivos(as) reciben leche materna—; si bien la descendencia de las mujeres de localidades de 15 mil y más habitantes también tiene porcentajes superiores a 90% de lactancia materna, la cifra más alta la presenta la de la población femenina de 25 a 29 años (92%); por lo tanto, se puede concluir que los(las) hijos(as) nacidos(as) vivos(as) de las mujeres de entre 15 y 39 años de edad tienen los mejores patrones de lactancia materna, al igual que aquellas que viven en localidades con menos de 15 mil habitantes.
Asimismo, es importante señalar que frente a los tres principales motivos reportados por las madres que no dieron leche materna —nunca tuvo leche, el(la) niño(a) la rechazó y estaba enferma—, existen alternativas para evitar que los(las) infantes se queden sin este alimento y sus beneficios. Respecto a los dos primeros, se reconoce que la capacitación al personal de salud sobre la técnica de la lactancia es fundamental para que a su vez la enseñen a las madres y brinden consejos ante los problemas específicos que surjan durante la lactancia (OMS-UNICEF, s.f.a.). Dentro de esta capacitación se incluye la forma en que se debe colocar al(a la) bebé en el pecho, pues si se hace de manera incorrecta, además de generar rozaduras y grietas en los pezones, el(la) niño(a) tira su cabeza hacia atrás, como si rechazara el alimento.
También, es necesario que las mujeres sepan que el calostro es más espeso y se presenta en menor cantidad que la leche materna como tal, sin embargo, su consumo es esencial debido a que contiene inmunoglobulinas, linfocitos y macrófagos; durante los primeros tres días posteriores al nacimiento del(de la) bebé, la mujer lo genera y conforme aumenta la demanda de alimento por parte del(de la) recién nacido(a) se da la transición de calostro a leche materna (Save the Children, 2013; DIF, 2017; UNICEF-México, 2015a).
Sobre el último motivo, si bien hay diversos medicamentos que se contraponen a la lactancia, son recetados ante enfermedades muy específicas y se puede recurrir a nodrizas o a bancos de leche. Al 2016, en el país había 19 bancos de leche materna, donde las donaciones de este alimento pueden ser resguardadas hasta por seis meses, asegurando su higiene e inocuidad (CNEGSR, 2016; Secretaría de Salud del Distrito Federal, 2015). En julio del 2017, se anunció la apertura del primer banco de leche materna perteneciente al Instituto Mexicano del Seguro Social, el cual se ubica en el Hospital de Ginecología y Obstetricia número 4, en la Ciudad de México (La Jornada, 2017).
Respecto a la duración de la lactancia, si bien con datos de la ENADID 2014 se observa que en todas las entidades federativas la duración promedio es superior a los seis meses, el porcentaje de infantes con lactancia materna exclusiva es bajo (11%), lo cual muestra una imperiosa necesidad no solo de promover su práctica, sino también de que sea el alimento exclusivo de los(las) lactantes durante los primeros seis meses de vida, asegurando que las madres tengan las condiciones propicias para que no rompan con ella.
Por último, es importante señalar que la batería de preguntas relativas a la lactancia materna de la ENADID 2014 están presentes en su edición 2018, con lo que será posible observar a futuro la evolución de estos indicadores.
Fuentes
American Society for Reproductive Medicine (ASRM). Edad y fertilidad. Guía para pacientes. Birminham, Alabama, ASRM, 2013 (DE) bit.ly/3zK9XMA, consultado el 13 de junio de 2017.
Black, R. E. et al. (The Maternal and Child Nutrition Study Group). “Maternal and child undernutrition and overweight in low-income and middle-income countries”. The Lancet, Series, 2013. Citado en: Organización Mundial de la Salud (OMS). 10 datos sobre la lactancia materna. 2015 (DE) bit.ly/3Y8ZLaz, consultado el 6 de marzo de 2017. de las dos ligas no se puede encontrar la página
Britto, P. R. et al. (The Early Childhood Development Interventions Review Group). “Advancing Early Childhood Development: from Science to Scale 2. Nurturing care: promoting early childhood development”, en: The Lancet, Series, 389, 2017, pp. 91-102.
Cámara de Diputados del H. Congreso de la Unión. Ley General de Salud. 27 de enero de 2017 (DE) bit.ly/3xVLHXp, consultada el 12 de junio de 2017.
Centro Nacional de Equidad de Género y Salud Reproductiva (CNEGSR). Directorio de bancos de leche humana en México. 19 de mayo de 2016 (DE) bit.ly/3zMK271, consultado el 11 de julio de 2017.
Diario Oficial de la Federación (DOF). Norma Oficial Mexicana NOM-043-SSA2-2012. Servicios básicos de salud. Promoción y educación para la salud en materia alimentaria. Criterios para brindar orientación. 2013 (DE) bit.ly/3zJZMHY, consultado el 12 de febrero de 2018.
Enlace Hispano Americano de Salud (EHAS). Curso de lactancia materna. II Código internacional de comercialización de sucedáneos de la leche materna y el papel de los organismos internacionales, nacionales y la comunidad. 2010 (DE) bit.ly/3Y0OdWX, consultado el 14 de marzo de 2016.
Gobierno de la República. Estrategia nacional de lactancia materna 2014-2018. México, Secretaría de Salud, Sistema Nacional de Salud, 2016.
Instituto Nacional de Estadística y Geografía (INEGI). Encuesta Nacional de la Dinámica Demográfica 2014. Tabulados básicos. México, INEGI, 2016 (DE) bit.ly/3Lrb7iA, consultado el 26 de enero de 2017.
Instituto Nacional de Salud Pública (INSP). Lanzan en México el Índice País Amigo de la Lactancia Materna. 14 de marzo de 2017 (DE) bit.ly/3zLaHRL, consultado el 10 de julio de 2017.
Jiménez Medinaceli, R. y M. Valencia Tejada. “Epidemiología de la lactancia materna”, en: Revista Médica La Paz. 15(1), 2009, pp. 71-74 (DE) bit.ly/3xZGZYu.
La Jornada. “Abre el Seguro Social primer banco de leche materna”. 18 de julio de 2017 (DE) bit.ly/4cFGzpf, consultado el 18 de julio de 2017.
Latham, M. C. Nutrición humana en el mundo en desarrollo. Roma, Organización de las Naciones Unidas, 2002 (DE) bit.ly/4f2Vn2V, consultado el 20 de julio de 2017.
Ministerio de Salud, Perú. Planificación familiar. Derecho de todas y todos. s.f. (DE) bit.ly/4d3DVJP, consultado el 4 de abril de 2017.
Organización de las Naciones Unidas. Objetivos de Desarrollo Sostenible. Objetivo 2: poner fin al hambre, lograr la seguridad alimentaria y la mejora de la nutrición y promover la agricultura sostenible. 2017 (DE) bit.ly/4cTQc3w, consultado el 29 de junio de 2017.
Organización Mundial de la Salud (OMS). 10 datos sobre la lactancia materna. 2015 (DE) bit.ly/3xZHRMK, consultado el 4 de abril de 2017.
Organización de las Naciones Unidas para la Agricultura y la Alimentación (FAO, por sus siglas en inglés). Cómo preparar sucedáneos en polvo para lactantes en entornos asistenciales. 2007 (DE) bit.ly/3W6LHvN, consultado el 10 de abril de 2018.
OMS-UNICEF. 10 pasos para la lactancia materna exitosa. s.f.a. (DE) bit.ly/3zIMImh, consultado el 17 de marzo de 2016.
______ Estrategia mundial para la alimentación del lactante y del niño pequeño. Ginebra, OMS, 2003.
______ Semana Mundial de la Lactancia Materna (1 al 7 de agosto) de 2014 (DE) bit.ly/4d3YmGE, consultados el 10 de abril de 2017.
Organización Panamericana de la Salud (OPS). Lactancia materna y alimentación complementaria. s.f.(DE) bit.ly/4bJvy55, consultado el 29 de junio de 2017.
Oyarce, A. M. Salud materno-infantil de pueblos indígenas y afrodescendientes de América Latina: una relectura desde el enfoque de derechos. Documento de proyecto. Santiago de Chile, Comisión Económica para América Latina y el Caribe (CEPAL),2010 (DE) bit.ly/4cL8WTg, consultado el 10 de abril de 2018.
Save the Children. Lactancia y maternidad en México. Retos ante la inequidad. México, Fundación Mexicana de Apoyo Infantil, AC, Save the Children, 2013.
Secretaría de Salud (SSA), Instituto Mexicano del Seguro Social (IMSS), Seguro Popular, PROSPERA, Universidad Iberoamericana, Yale University, Instituto Nacional de Salud Pública (INSP), Un Kilo de Ayuda, Family Larsson-Rosenquist Foundation, Asociación de Consultores Certificados en Lactancia Materna México (ACCLAM) y Save the Children. Índice País Amigo de la Lactancia Materna: situación y recomendaciones para México. 2017 (DE) bit.ly/4d1WvSK, consultado el 10 de julio de 2017.
Secretaría de Salud del Distrito Federal. El primer banco de leche materna de la CDMX ha logrado recolectar 68 litros de leche en cuatro meses: SEDESA. 10 de agosto de 2015 (DE) bit.ly/3y6ZXwk, consultado el 11 de julio de 2017.
Sistema para el Desarrollo Integral de la Familia (DIF). Consejos para una lactancia materna exitosa. México, Dirección General de Alimentación y Desarrollo Comunitario-DIF, 2017 (DE) bit.ly/4cFg17J, consultado el 11 de julio de 2017.
UNICEF. Innocenti Declaration on the Protection and Support of Breastfeeding. s.f.b.(DE) bit.ly/3S8ryEe, consultado el 4 de abril de 2017.
UNICEF-México. ¿Cómo amamantar a tu bebé? Infografía. 2015a (DE) bit.ly/4cIBfld, consultado el 11 de julio de 2017.
______ La lactancia materna puede salvar la vida a millones de niños y niñas y prevenir enfermedades graves. 2015b (DE) bit.ly/469q5mM, consultado el 10 de abril de 2017.
Willumsen, J. “Hospitales Amigos del Niño”. Fundamentos biológicos, comportamentales y contextuales. 2013 (DE) bit.ly/46byaaH, consultado el 4 de abril de 2017.
World Breastfeeding Trends Initiative (WBTi), Instituto Nacional de Ciencias Médicas y Nutrición Salvador Zubirán (INCMNSZ) y Proyecto Alimente. Iniciativa mundial sobre tendencias de la lactancia materna. Herramienta de México 2015. 2015(DE) bit.ly/3y7RQQ7, consultado el 4 de julio de 2017.
World Health Organization (WHO). Breastfeeding. The goal. s.f. (DE) bit.ly/3xZBGs3, consultado el 4 de abril de 2017.
Yale School of Public Health. Becoming Breastfeeding Friendly: A Guide to Global Scale Up. 2017 (DE) bit.ly/4d73QQZ, consultado el 10 de julio de 2017.
1 El Método de la Lactancia y Amenorrea (MELA) refiere a la ausencia de menstruación, y su efectividad depende de que la mujer dé leche materna de forma exclusiva, por lo tanto, ofrece 98% de protección durante los primeros seis meses posteriores al parto, siempre y cuando la mujer no comience a menstruar.




